Игорь С, 15 лет, житель Якутска, поступил в ортопедическое отделение клиники детской хирургии и ортопедии II Московского медицинского института имени Н. И. Пирогова в октябре 1953 г. с жалобами на развивающиеся вальгусные деформации обеих голеней. При поступлении мальчик вял, апатичен. Жалуется па головные боли, продолжающиеся около 3 лет и совпадавшие по времени с пребыванием в Якутии (мальчик родился и рос в Центральной России).
При осмотре на лице угревидная сыпь, череп несколько сплющен, лоб выдается вперед, нижние конечности сильно деформированы — вальгусные деформации голеней в коленных суставах (при правильных осях сегментов бедра и голеней в отдельности). При рентгенологическом обследовании обнаружен общий остеопороз костей. Содержание кальция в крови нормальное.
Деформация конечностей расценена как результат остеопороза на почве авитаминозной остеодистрофий. Больному предприняты 11/1 1954 г. две корригирующие остеотомии бедренных костей в надмыщелковой области (М. В. Волков и М. В. Громов). Наложены круговые гипсовые повязки. В послеоперационном периоде проводилось лечение поливитаминами.
В ходе рентгенологического контроля за срастанием фрагментов, которое проходило замедленно (6 месяцев на одной и 8 месяцев на другой ноге), у больного обнаружены две кисты в правой большеберцовой кости размером 10 * 6 см и 4 * 2 см, две большие кисты в своде черепа (па фоне мелкоячеистого остеопороза всего свода черепа), множественные кисты в крыльях подвздошных костей и большая овоидная киста правой плечевой кости в верхней трети.
Изменения таза при паратиреоидной остеодистрофии
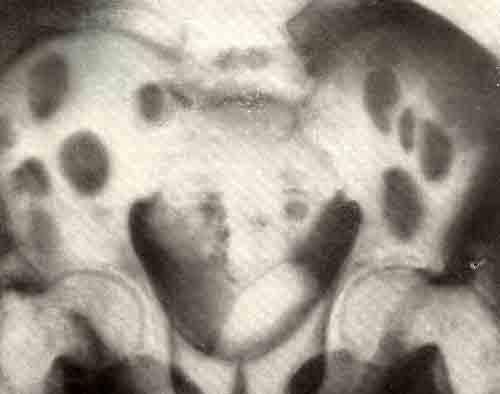
Проведено дополнительное исследование кальция крови — 14 мг%, кальция мочи — 0,7 г/сут (при норме 0,1 — 0,3 г/сут), при повторных исследованиях также держались гиперкальциемия и гиперкальциурия. Установлен диагноз паратиреоидной остеодистрофий.
17/Х 1954 г. мальчик оперирован (проф. С. Д. Терновский). Обнаружена величиной с боб аденома нижнего правого тельца паращитовидной железы. Послеоперационное течение гладкое. Через 2 месяца данные биохимии крови нормализовались. Гипсовые повязки с нижних конечностей после прочной консолидации отломков сняты. Больной окреп, исчезли апатия, головная боль, угревидная сыпь на лице.
Выписан в удовлетворительном состоянии. Неоднократно осматривался в 1960 и 1961 гг., остеопороз костей и кисты в скелете исчезли. Поступил в медицинский институт, призывался в армию. В настоящее время здоров.
Данное наблюдение демонстрирует успешный результат лечения паратиреоидной остеодистрофий путем удаления аденомы паращитовидной железы и большие трудности в диагностике остеопоротической формы заболевания до появления костных кист в период нормального содержания кальция крови (из-за низкого почечного порога его выведения).
Следует помнить, что для успешного хирургического лечения необходима ревизия всего паратиреоидного аппарата больного (возможно поражение нескольких тел и железы). Для контроля за состоянием голоса больного лучше ревизию железы производить под местной анестезией.
Гипопаратиреоидную тетанию, которая может возникнуть после удаления аденомы, или гиперплазию железы предупреждают внутривенным введением 10% раствора хлорида кальция, назначением витаминов А и D. При развившейся тетании назначают инъекции паратиреокрипа (Э. А. Степанов, 1965). Прогноз для жизни при паратиреоидной остеодистрофий благоприятный в случае своевременного хирургического лечения.
«Болезни костей у детей», М.В.Волков