Наташа К., 15 лет, поступила в клинику детской костной патологии ЦИТО 15/V 1968 г. с жалобами на боли в правой голени и субфебрилитет. Заболела в ноябре 1965 г. с появления припухлости и болей в правой подчелюстной области. Лечилась УВЧ.
В январе 1966 г. в Институте туберкулеза АМН СССР дважды проводилась пункция подчелюстной железы — заподозрена гиперпластическая форма лимфогранулематоза (крупные ретикулоэндотелиальные клетки и гигантские клетки), диагноз туберкулеза отвергнут. В феврале 1966 г. появились боли и припухлость левой голени.
15/III по дороге в поликлинику получила патологический перелом в нижней трети левой бедренной кости. Только тогда впервые была выявлена деструкция кости. 20/III в Центральном институте переливания крови по стернальной пункции установлен диагноз ретикулеза.
В пунктате костного мозга — ретикулярная гиперплазия (ретикулярные клетки — 0,6), обилие гемоцитобластов (3), соединенных в гнезда, митозы — в умеренном количестве.
С 28/III по 2/IV больная находилась в Институте онкологии имени П.А. Герцена. Установлен диагноз опухоли Юинга в нижней трети левого бедра. От предложенной ампутации родители отказались.
Бластоматозный ретикулез кости
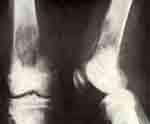
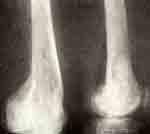
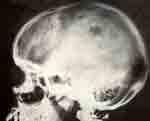
Первичный очаг в метафизе левой бедренной кости. Восстановление структуры кости через 2 месяца. Очаги деструкции в костях свода черепа.
Продолжала лечение в Институте онкологии АМН СССР.
Диагноз: опухоль Юинга. От предампутационной перфузии родители отказались. Дома лечилась инъекциями иммуностимулина (12 инъекций). С мая пошла на костылях, перелом левой бедренной кости сросся, деструкция закрылась, осенью уже ходила без костылей.
В октябре 1966 г. появились боли в правом тазобедренном суставе — очаг деструкции в шейке и подвертельной области правого бедра с многослойным периоститом. Провела два курса лечения иммуностимулином. В марте 1967 г. возникли боли в правой голени. Очаг значительной деструкции, лечилась аутовакциной — 35 инъекций.
3/V 1967 г. в поликлинике ЦИТО диагноз опухоли Юинга снят, установлен бластоматозный ретикулез, реактивная форма. С октября 1967 г. лечилась дома бластофагом. Несмотря на лечение, к февралю 1968 г. появились новые очаги — в нижней трети правой большеберцовой кости.
Бластоматозный ретикулез кости
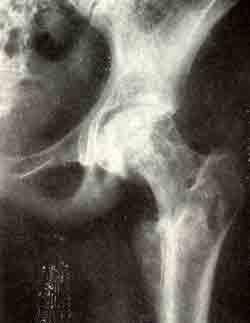
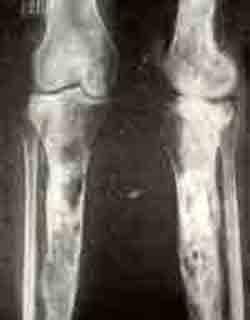
Деструкция в шейке правой бедренной кости с периоститом и
обширная деструкция правой большеберцовой кости.
До поступления в ЦИТО и во время пребывания в стационаре картина периферической крови без резких изменений: Нb 78%, эр. 3 900 000 — 4 000 000, цветовой показатель 0,98 — 1,0, л. 7000, 10 000, 6000, э. 2%, п. 6%, 7,5%, 3%, с. 68%, 73%, мон. 3%, 8%, 5%, лимф. 8,5%, 17%, РОЭ 8-10 мм в час, тромб. 350 000 — 400 000.
При поступлении состояние удовлетворительное, правильное телосложение, удовлетворительное питание, лимфатические узлы, печень и селезенка безболезненные, не увеличенные, живот мягкий, безболезненный. Передвигается на костылях, опираясь на левую ногу.
Правая нога длиннее левой на 6 см (результат перелома), в области бедра увеличена в окружности на 2 — 0,4 см, на правой голени припухлость размером 11 * 6 см, резко болезненная. Правый голеностопный сустав отечен, движения в нем очень болезненные. Обнаружена припухлость в теменной области черепа.
Бластоматозный ретикулез кости
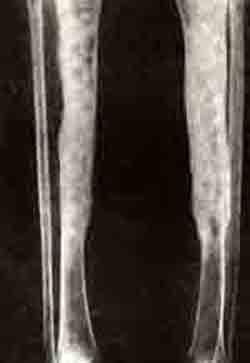
Восстановление структуры левой большеберцовой
кости и лизис верхнего конца левой бедренной кости.
При рентгенологическом исследовании выявлено поражение всей правой бедренной кости, наибольшие деструктурные изменения имеются в дистальном метафизе. Крупные (до 2 — 3 см) очаги деструкции чередуются с участками нерезкого уплотнения, слоистый, прерывающийся периостит. На протяжении 22 см отмечается деструкция правой большеберцовой кости с переломом. Кость имеет мелкоочаговый, ноздреватый рисунок.
Менее выражены склерозированные участки деструктивных очагов в дистальной и проксимальном метафизах левого бедра. Очаги деструкции размером 2 * 1.5 см, 1,5 * 1,5 см с разрушением наружной кортикальной пластинки в левой теменной области. Мелкоочаговая ноздреватая деструкция 3 ребер справа. Позвоночник не изменен. Рентгенологический диагноз (проф. М. К. Климова) — ретикулосаркоматоз костей.
Больная обследована педиатром, офтальмологом (глазное дно). Патологических отклонений не обнаружено. Наибольшие деструктивные изменения в правой голени и бедре лечились гипсовой лонгетой.
За время пребывания проведено исследование фосфора (4,3 мг%), кальция (10,4 мг%), щелочной фосфатазы (5,7 ед.), мукопротеидов крови (130 ед.), билирубина (0,30 мг%), дважды проверявшихся и не показавших отклонений от нормы. В моче исследованы неорганический фосфор (0, 538 г/сут) и кальций (0,062 г/сут), оказавшиеся в норме.
Пункционная биопсия из очага в правой большеберцовой кости: ранее предполагавшийся лимфогранулематоз не подтверждается.
Диагноз: системный ретикулез (доктор В. С. Ягодовский, консультация проф Н. М. Неменовой), больная выписана в гипсовой повязке. Заживление перелома протекало быстро. К ноябрю 1968 г. больная смогла нагружать ногу, ходила. Через год наступило обострение болезни.
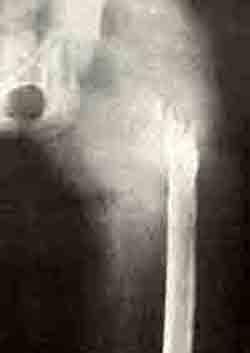
Повторно поступила 2/IV 1969 г. При обследовании большинство крупных очагов деструкции склерозировалось, переломы срослись, но появились боли и припухлость в верхней трети левого бедра. Печень, селезенка и лимфатические узлы не увеличены.
На рентгенограмме обнаружен полный лизис проксимального конца левой бедренной кости. Общее состояние в стационаре тяжелое, боли, бессонница. В крови большинство показателей оставалось в норме, за исключением увеличившейся лимфоцитопении (до 14% и затем до 8%) и возрастания процента моноцитов (11%, затем 19%), резко ускорена РОЭ (46 мм в час, далее 55 мм в час).
Самым грозным симптомом оказалось резкое увеличение количества мукопротеидов — до 275 ед. После, наложения кокситной гипсовой повязки выписана домой, где от множественных метастазов гемоцитобластомы через месяц погибла.
Данное наблюдение говорит о длительности течения бластоматозного ретикулеза (4 года), доброкачественном его течении первоначально и неожиданном озлокачествлении. О последнем свидетельствовал уровень мукопротеидов крови (увеличение от 130 до 275 ед.). Обращало на себя внимание отсутствие реакции периферической крови, увеличения пальпаторно печени, селезенки и лимфатических узлов до последних месяцев жизни больной.
«Болезни костей у детей», М.В.Волков