Алла С, 13 лет, обратилась в детскую поликлинику ЦИТО 5/VII 1968 г. с диагнозом костной кисты нижней трети правой голени. До этого больше года жаловалась на боли, особенно ночные, была заметна припухлость голени. Лечилась по совету хирурга компрессами.
При осмотре выявлены сглаженность контуров нижней трети правой голени, увеличение ее в объеме на 1,5 см, а в средней трети атрофия — на 1 см. На передневнутренней поверхности нижней трети голени болезненное уплотнение, теплое на ощупь. В крови л. И 600, РОЭ 5 мм в час. На рентгеновском снимке каплевидный очаг разрежения со склерозом кости вокруг. Диагностирован изолированный абсцесс кости. Лечилась в поликлинике ЦИТО.
Гипсовая лонгета на 3 недели. В течение 12 дней делались инъекции стрептомицина по 500 000 ЕД в сутки, затем 7 суток подряд — инъекции тетрациклина по 1000 ЕД 4 раза в день.
УВЧ-терапия — 15 сеансов. Отмечала незначительное улучшение. С 5/VI 1969 г. повторен курс УВЧ-терапии (15 сеансов).
Боли продолжались, на рентгенограмме четко выраженный очаг. 20/1 1970 г. под местной анестезией (2% раствор новокаина 10 мл) произведена пункция очага. Высеян белый гемолитический стафилококк, чувствительный к линкоцину. В полость введено 600 мг линкоцина, наложена асептическая повязка, гипсовая повязка на 3 недели.
Инъекции линкоцина по 600 мг делались ежедневно в течение 20 дней. Через месяц курс лечения линкоцином был повторен.
Цитологическое исследование от 20/1 1970 г. подтвердило диагноз: участки грануляций с преобладанием нейтрофилов. При осмотре 6/VII 1970 г. и 5/1 1972 г. жалоб не предъявляет. На рентгеновском снимке полное замещение патологического очага в кости.
Изолированный абсцесс большеберцовой кости
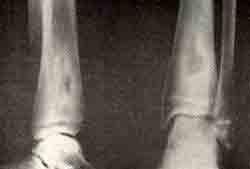
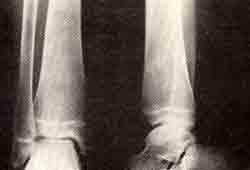
Изолированный абсцесс большеберцовой кости у девочки 13 лет:
а — до лечения;
б — после введения линкоцина в очаг воспаления.
В тех случаях, когда консервативное лечение не помогает, боли не исчезают, очаг на рентгенограмме не закрывается, необходимо хирургическое удаление абсцесса (41 больной).
При небольших размерах очага (не больше 2 см) мы производим его тщательное выскабливание без замещения дефекта, который постепенно, в течение 1 года, закрывается самостоятельно (иммобилизация конечности после операции 1 — 1,5 месяца). В наших наблюдениях содержимым абсцесса были темно-красные мягкие грануляции, слизистое содержимое и крошковатые темные массы.
Гистологическое подтверждение хронического воспалительного процесса получено в 34 случаях, у 6 больных была картина остеоидной остеомы и у одного — костная киста.
Результаты посева ткани (34 больных) были следующие: у 12 больных получен рост белого гемолитического стафилококка, у 5 — золотистого стафилококка, у одного больного — кокков и у одного грамположительных палочек, у 15 больных посев роста не дал. При костном абсцессе больших размеров после тщательного выскабливания полость следует замещать гомотрансплантатами.
В качестве материала для пластики мы использовали костную щебенку из гомокости, консервированной глубоким охлаждением при — 70° в течение суток с последующим хранением кости при — 30° (не менее месяца). Целесообразнее производить тугую тампонаду щебенкой и стружкой без оставления полостей.
При удалении большого воспалительного очага выгоднее не ограничиваться выскабливанием, а произвести операцию по типу резекции с разрушением костной капсулы изолированного абсцесса кости. Тогда окружающая кость активно участвует в регенерации и перестройке гомотрансплантатов.
Послеоперационный период протекал гладко. Рана у всех оперированных (41 человек) зажила первичным натяжением. В течение 5 — 6 дней после операции больные получали антибиотики, в полость также засыпались антибиотики.
«Болезни костей у детей», М.В.Волков